תסמונת קליינפלטר, פוריות וגיל הגבר
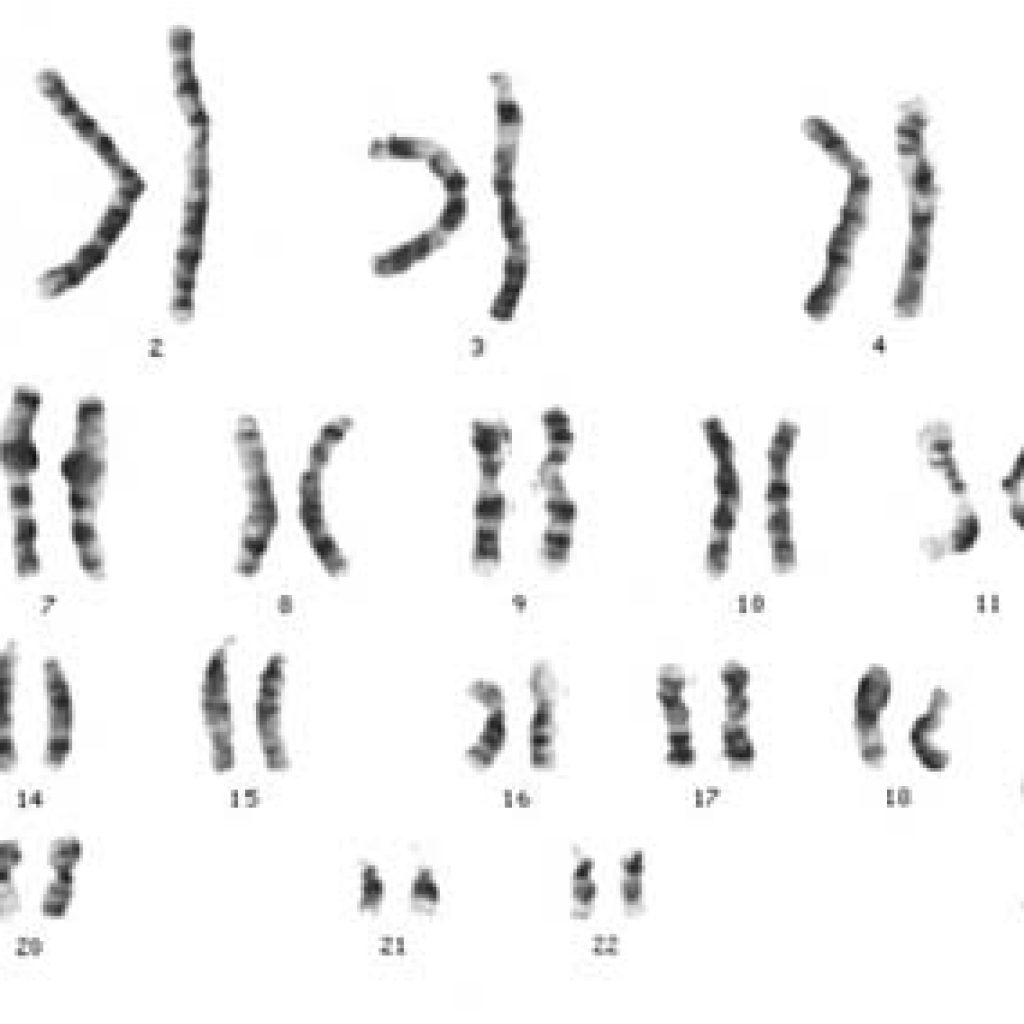
תסמונת קליינפלטר – הפרעה כרומוזומלית המהווה גורם שכיח לאזוספרמיה. מה משמעות המשולש: קליינפלטר-גיל-פוריות? האם כדאי לבצע שימור פוריות בגיל צעיר? על כך ועוד – במאמר שלפניכם. מהי תסמונת קליינפלטר? המטען הגנטי של כל אחד ואחת מאיתנו "ארוז" בתוך תאי גופנו בצורת "כרומוזומים". ("כרומוזום" = האופן בו "ארוז" המטען הגנטי שלנו – DNA). בדיקת "קריוטיפ" מאפשרת לבצע ספירה של הכרומוזומים ולהציג את המבנה שלהם. בדיקה "תקינה" תציג 46 כרומוזומים = 22 זוגות כרומזומים "רגילים" + זוג אחד של כרומוזומי מין – בגבר XY, ובאשה XX. תאי הרבייה ("גמטות") – ביצית וזרע, כוללים מחצית מכמות הכרומוזומים – 23 בלבד. כיצד מגיעים אותם כרומוזומים לתאי הגוף? תא הזרע המכיל 23 כרומוזומים מתלכד עם הביצית המכילה אף היא 23 כרומוזומים, ויחד נוצר העובר (הביצית המופרית – "זיגוטה") המכיל 46 כרומוזומים. לעתים, במהלך התלכדות זו, נוצרת מערכת כרומוזומלית שונה מהמצופה. אחת התופעות היא תסמונת קליינפלטר – זכר שתאי הגוף שלו מכילים 47 כרומוזומים, כלומר כרומוזום מין אחד נוסף, ומבנה כרומוזומי המין שלו הוא XXY. קריוטיפ זה נקרא: XXY47. (קיימים מקרים בהם הקריוטיפ אינו זהה בכל התאים, חלק מהתאים יציגו מבנה רגיל – XY46, וחלקם יציגו – XXY47. מצב זה נקרא "מוזאיקה". לתופעה זו השפעה על ההשלכות הקליניות המתוארות להלן. שכיחות התסמונת באוכלוסיה: 1.5/1000 לידות. התסמונת אינה תורשתית – שכיחותה של התסמונת בקרב צאצאיו של גבר עם תסמונת קליינפלטר אינה שונה משמעותית משכיחותה באוכלוסיה. מהן ההשפעות? לתסמונת קליינפלטר עלולות להיות השפעות בריאותיות שונות. נתמקד באלו הנוגעות לפוריות: ייצור זרע – ברוב מוחלט של המקרים נראה העדר תאי זרע בזרמה – "אזוספרמיה". נפח אשכים – נפח האשכים בדרך כלל קטן מהממוצע. הורמונים – רמות ההורמונים האחראים על מערכת ייצור הזרע, יהיו שונים מהנורמה: רמות טסטוסטרון נמוכות מהנורמה, ורמות הורמונים גונדוטרופינים – FSH ו-LH גבוהות מהנורמה. (להרחבה בנושא, ראה כאן). תסמונת קליינפלטר מהווה גורם לכ-15% מכלל מקרי האזוספרמיה הלא חסימתית (NOA) על רקע כשל אשכי. הפקת זרע ברוב המקרים, כדי לבצע הפקת זרע, נדרש לבצע ניתוח כירורגי להפקת זרע מהאשך. ההגיון בפעולה הוא שלמרות שלא נצפו תאי זרע בבדיקת הזרע ואף בחיפוש זרע מעמיק, ייתכן ומתקיים ייצור זרע מסויים באשך, אך הוא אינו מספק ברמה כזו שנראה את תאי הזרע עוברים את הדרך הארוכה בתוך הגוף מהאשך ועד לשופכה. לכן, אנו מנסים לאתר את תאי הזרע המיוצרים ישירות ברקמת האשך. רקמת אשך נדגמת בניתוח ומועברות למעבדה לצורך חיפוש תאי זרע. ייצור הזרע באשך אינו הומוגני, ויתכן וקיימים באשך אזורים מסוימים בהם מתקיים ייצור זרע. לכן, קיימת חשיבות גבוהה לביצוע ניתוח להפקת זרע בשיטת המיקרוטסה (MicroTESE), בה המנתח בוחן את רקמת האשך (אבוביות האשך) באמצעות מיקרוסקופ ניתוחי, ובוחר את הטובות שבהן. גיל הגבר לגיל הגבר השפעה קריטית על ייצור הזרע ברקע של תסמונת קליינפלטר. ככל שהגבר צעיר יותר, פוטנציאל מציאת הזרע גבוה משמעותית: בגילאי ה-20 הסיכוי להפקת זרע בניתוח בשיטת המיקרוטסה למאובחנים עם קליינפלטר הינו כ-70% ומעלה (באופן כללי). בעוד שמעל גיל 35 הסיכויים הם פחותים משמעותית. כמו כן, גודל האשכים הינו דינמי. במקרים של תסמונת קליינפלטר, קיימת סבירות כי נפח האשכים יקטן עם עליית הגיל. כך שאחוז הרקמה הנלקחת בניתוח בגיל צעיר מכלל האשך, הינו נמוך יותר באופן יחסי. לכן, קיימת חשיבות גבוהה לביצוע ניתוח בגיל צעיר ככל שניתן. הפקת זרע בניתוח או בחיפוש? להבנה בנוגע להשפעת הגיל על פוריות הגבר, חשיבות רבה גם באותם מקרים בהם נמצאו תאי זרע בודדים בחיפוש. חשוב להבין, שלמרות שנמצאו תאי זרע בזירמה, קיימת עדיפות לביצוע הפקת זרע יעילה ומשמעותית יותר באמצעות ניתוח, זאת לצורך שימור פוריות עתידי. (בנוסף לכך, תאי זרע המופקים בניתוח מרקמת האשך, לעתים רבות הינם באיכות טובה יותר ביחס לתאים הנמצאים בזרמה, בשל העובדה שתאים אשכיים הינם "טריים" יותר, ונחשפו במידה פחותה לרעלנים שונים בגוף העלולים לפגוע באיכות הזרע). טיפול בטסטוסטרון בגיל צעיר במאמר המשך, הרחבנו על חשיבות הורמון הטסטוסטרון לפוריות ולבריאות הגבר, ועל דרכי הטיפול השונות להעלאתו, בפרט ביחס לתסמונת קליינפלטר. נושא זה רלוונטי גם להחלטה על ניתוח בגיל צעיר: לאחר שביצענו שימור פוריות באמצעות ניתוח להפקת זרע. ניתן לטפל בטסטוסטרון באמצעות נטילת טסטוסטרון ישיר. פעולה זו מעניקה לגבר אורח חיים בריא, ומאפשרת לו להנות מאיכות חיים טובה כבר בשלב מוקדם וצעיר יותר. הכנה הורמונלית נתון נוסף שיש לשים לב אליו בנוגע להפקת זרע, בפרט עם רקע של תסמונת קליינפלטר, הינו הכנה הורמונלית לניתוח. להורמון "טסטוסטרון" תפקיד חשוב בתהליך ייצור הזרע. בשל שכיחות גבוהה של רמות טסטוסטרון נמוכות. חשוב להקפיד על טיפול הורמונלי המותאם באופן אישי ע"י רופא אנדרולוג – מומחה לפוריות הגבר. על מנת להביא את המטופל לניתוח כאשר פוטנציאל הפקת זרע הינו מיטבי. איתור תסמונת קליינפלטר בגיל צעיר מהאמור ניתן להבין את החשיבות באיתור מוקדם במידת האפשר של בעלי תסמונת קליינפלטר, כדי שיהיה ניתן להעניק להם טיפול מותאם בגיל צעיר. במדינת ישראל, רוב הגברים הצעירים עוברים בדיקה גופנית בתהליך המיון לצה"ל בלשכת הגיוס. במהלך הבדיקה נמדד אף גודל האשכים. חשוב מאד: במידה וצויין כי נפח האשכים קטן, יש לפנות להמשך בירור אצל מומחה לפוריות הגבר, להתייעץ עמו בנוגע לביצוע בדיקת קריוטיפ, ובמידה ואותרה תסמונת קליינפלטר, יש לשקול הפקת זרע בגיל צעיר, כדי לדאוג לעתיד הגבר מבחינת פוריותו ומבחינת בריאותו. בשורות טובות!
דרכים לטיפול ברזרבה שחלתית נמוכה

כדי לטפל במצב של רזרבה שחלתית נמוכה ישנם כמה משתנים עליהם הרופא המטפל, רופא הפריון ירצה לבצע מניפולציה, כדי להביא אותם לערכים התקינים הרצויים. בשלב הראשון הרופא ימליץ על טיפול קונבנציונלי תרופתי: מתן אסטרוגן על מנת לנסות להוריד רמות ה FSH. מתן סטרואידים בשלב גיוס הזקיקים. מתן חומר הנקרא DHEA75 לשלושה חודשים. שילוב של גלולות למניעת הריון עוד לפני פרוטוקול הטיפול. שימוש בטסטוסטרון הראה שיפור בתגובה השחלתית. במקרים מסויימים תישקל תרומת ביצית. על הקשר שבין רזרבה שחלתית נמוכה וטיפולי IVF מחקרים מראים כי בדיקה של הורמון AMH במסגרת בדיקות לאבחון רזרבה שחלתית נמוכה יכולה, יחד עם בדיקות נוספות, לסייע בהערכת המינון הדרוש לשיפור היעילות והבטיחות של טיפולי IVF. ערך ה AMH מצביע על "הכמות הפוטנציאלית" של זקיקים בשחלה שהם חלק ממאגר הביציות העתידי, בו גוף האישה יכול לעשות שימוש בעתיד. נשים עם ערך גבוה של AMH בדרך כלל מגיבות טוב יותר לגירוי שחלתי הנעשה במסגרת טיפולי IVF. בדרך כלל טיפול בהן מניב כמות גדולה יותר של ביציות המתאימות לשאיבה במהלך טיפולי IVF. מהם ערכי ה-AMH התקינים? כמות קטנה מ 0.5 – בדיקה 0.5 -1 – מעיד על רזרבה בינונית גדול מ -1 – ערך תקין גיוס נמוך של זקיקים במהלך טיפולי IVF – בדרך כלל כמות של מתחת לחמישה זקיקים תעורר חשד לרזרבה נמוכה. בדרך כלל, במצב כזה יינתן גירוי הורמונלי גדול יותר, על מנת לעזור בגיוס מספר גדול יותר של זקיקים ולגרום להם להבשיל לגדלים של לפחות 15 מ"מ. לעיתים בבדיקה יתגלו זקיקים "ריקים" שאין בהם ביציות.

